Aumento de peso, retenção de líquido e sensação de inchaço, dor de cabeça, aumento de celulites, diminuição da libido… Esses são os efeitos colaterais mais conhecidos das pílulas anticoncepcionais.
E apesar de serem sintomas bem desagradáveis, é provável que, ao comentar isso com alguma amiga ou até com seu médico, eles tenham dito que é normal.
Mas eu digo que não!
Não é normal sentir dor ou qualquer desconforto por causa de uma medicação.
E mesmo que você não sinta nenhum efeito colateral, isso não quer dizer que você está livre deles. As consequências das pílulas anticoncepcionais muitas vezes são silenciosas, seja porque você é jovem ou porque não está ouvindo com atenção aos sinais que seu corpo emite.
Eu sou mulher, já tomei pílula por 4 anos seguidos e não foi fácil deixar de tomar. Entendo perfeitamente que fazer uso de anticoncepcionais orais é prático e nos garante certa autonomia em relação ao nosso corpo.
Minha intenção é mostrar a você o que acontece no seu corpo ao fazer uso destes medicamentos e, com esse conhecimento, você possa decidir o que é melhor para sua vida, inclusive se você tiver endometriose ou síndrome dos ovários policísticos.
Então, neste artigo, você verá:
- Por que os anticoncepcionais podem sim fazer você engordar, além de dificultar o ganho de massa muscular;
- Os problemas relacionados ao uso de anticoncepcionais, desde diminuição da libido até câncer e infarto;
- Meu depoimento sobre o DIU de cobre e por que optei por usar este método contraceptivo sem hormônios sintéticos.
Preparada para saber tudo sobre pílulas anticoncepcionais?
Então tenha em mente que conhecimento liberta e continue lendo esse artigo!
O que são pílulas anticoncepcionais?
Momento ciência: Pílulas anticoncepcionais nada mais são que hormônios sintéticos. Em geral, são constituídas pela união de um hormônio chamado etinilestradiol com progestogênio derivado do Carbono 19 e do carbono 17. A mãe desse progestogênio chama-se medroxiprogesterona.
Traduzindo: O corpo humano não é capaz de produzir essas substâncias e sequer possui receptores para elas. No entanto, esses hormônios imitam o estrogênio e a progesterona, hormônios naturais da mulher, responsáveis por controlar seu ciclo.
Esses hormônios artificiais presentes nas pílulas enganam o organismo, fazendo com que você não produza naturalmente seus hormônios e, consequentemente, não ovule.
Quando a pílula é tomada de forma ininterrupta, a mulher não menstrua. E mesmo quando há interrupção do remédio, a menstruação é falsa, pois não há óvulo sendo expelido.
Além disso, inúmeros estudos, como esse aqui, sugerem que o simples fato de você ingerir essas pílulas via oral já é um grande erro. Hormônios sexuais/esteroidais não deveriam passar pela boca e pelo trato digestório. O ideal seria introduzi-los direto na corrente sanguínea.
Quando esses hormônios passam pelo sistema digestório, são gerados inúmeros subprodutos (metabólitos), e caso a dose restante, que se assemelha ao hormônio próprio do corpo, for insuficiente para inibir a produção dos hormônios naturais da mulher, ela ovulará e poderá engravidar.
Ou seja, o anticoncepcional eficiente é aquele que deixa a mulher com níveis hormonais de uma mulher na menopausa, pois em troca, o corpo receberá os remédios hormonais das pílula.
Imagine usar essas pílulas desde a adolescência até a maturidade. Quando a mulher chega de fato ao período da menopausa, está sem a proteção dos seus hormônios, o que aumenta o risco de trombose, infarto e derrame.
O pior (ou tão ruim quanto) é que estes hormônios sintéticos são percebidos de certa forma como agressores para o metabolismo e uma das respostas que o corpo dá é tentar “prender” o máximo possível destas substâncias hormonais.
Uma das maneiras com que nosso organismo se defende é através do fígado, órgão que sofre com a passagem e metabolização desses falsos hormônios.
O fígado então libera uma enorme quantidade de SHBG na corrente sanguínea. SHBG é uma globulina ligadora/transportadora de hormônios sexuais, que ao se atrelar aos hormônios, diminui a concentração dos livres e biodisponíveis.
É como se a SHBG fosse o ônibus e os hormônios fossem os passageiros. Os hormônios só podem atuar quando estão livres, e não quando estão sendo transportados.
E isto não seria tão ruim se não houvesse uma falha gravíssima neste processo: a SHBG tem uma afinidade muito alta pela testosterona. E a seguir você vai entender como baixos níveis de testosterona podem afetar tudo em você, desde a libido até funções cerebrais.
Testosterona: ela não é um hormônio exclusivo dos homens
Se você toma pílula anticoncepcional, provavelmente não está usufruindo de níveis normais de testosterona e posso garantir que os benefícios são incontáveis.
Este hormônio tem uma produção total, e uma parte dessa produção fica ligada a uma proteína chamada albumina e a outra parte fica ligada à proteína carregadora de hormônios sexuais, a SHBG. Acabamos de falar sobre ela, lembra?
Bom, se apenas uma pequena fração da testosterona fica disponível para ser usada (entre 1 e 2%), o fato de os anticoncepcionais estimularem a produção de SHBG faz com que tenhamos ainda menos testosterona livre e biodisponível executando suas funções em nossas células.
A SHBG se liga de forma tão intensa à testosterona, que ao invés de apenas proteger o corpo dos remédios de hormônios, acaba deixando a mulher praticamente sem testosterona! Em alguns casos, os níveis de testosterona livre ficam tão baixos, que se torna impossível mensurá-los na corrente sanguínea.
E a importância da testosterona vai muito além da libido, tanto para homens como para mulheres. De fato, os homens produzem mais testosterona, cerca de 20 a 30 vezes mais que as mulheres.
Mas nós também produzimos este hormônio e, pasme, ele é responsável por mais de 200 funções em nosso corpo!
Boa parte das pessoas desconhece o papel essencial que este hormônio exerce no organismo humano, através de suas funções anabólicas e de reparo celular. De todas as centenas de funções, apenas uma delas (e também a mais comentada) é a estimulação da libido.
E o pior é que a visão geral das mulheres a respeito da testosterona é bem simplista. A maioria pensa que ter este hormônio circulando pelo corpo é sinônimo de pêlos, engrossamento de voz e masculinização.
Porém, níveis adequados não provocam efeitos colaterais e as funções positivas são infinitamente mais importantes para a saúde.
Para você ter uma ideia, o órgão que mais tem receptores para este hormônio em todo corpo é o coração, em segundo lugar vem o cérebro e em terceiro, os ossos!
Então, com baixos níveis de testosterona, você fica mais susceptível a doenças cardiovasculares, problemas e alterações na função cerebral e osteoporose. Mas como se esses não fossem graves o suficiente, os problemas não param por aí.
Aumento da gordura corporal e dificuldade de ganhar músculos
A ideia de que anticoncepcional engorda não é uma lenda, pelo contrário, é bem real. Além de alguns dos hormônios sintéticos presentes nas pílulas favorecerem a retenção líquida, o que causa inchaço e, consequentemente, aumento de peso, a deficiência da testosterona tem muito a ver com isso.
Do ponto de vista comportamental, as mulheres são mais afetadas por uma diminuição dos níveis de testosterona.
Alguns dos problemas relacionados à deficiência deste hormônio são o aumento da gordura corporal e a dificuldade de ganhar massa muscular, além da retenção de líquidos, inflamação crônica e aumento da celulite.
Por isso é muito comum ver mulheres que malham de maneira consistente e até pegam pesado, mas que têm pouco ou nenhum resultado. Isso acontece porque a testosterona aumenta a captação de aminoácidos e a síntese de proteínas no músculo, colaborando para a hipertrofia muscular.
A deficiência de testosterona não só dificulta o ganho de músculos, como ocasiona perda de massa muscular e óssea, força, e favorece o armazenamento de gordura.
Por outro lado, com mais massa muscular, seu corpo consome mais calorias, o que ajuda no processo de emagrecimento. Neste artigo, explico detalhadamente como a musculação emagrece e, inclusive, por que é mais eficiente que exercícios aeróbicos.
Mas ainda sobre a testosterona, a queima de gordura corporal e o processo de emagrecimento são favorecidos quando seus níveis estão normais em seu organismo, já que ela ajuda a reduzir a ação do cortisol, hormônio que contribui para o acúmulo de gordura.
Além disso, alterações nos níveis deste hormônio também afetam o metabolismo, que por sua vez afeta os níveis de energia gastos pelo nosso corpo, podendo ainda ocasionar muito desânimo, falta de disposição e até fadiga crônica.
E o pior é saber que a pouca divulgação dessas informações movimenta uma indústria bilionária, já que as consequências da diminuição da testosterona fazem com que as mulheres gastem uma fortuna com cosméticos, tratamentos estéticos e cápsulas.
Tudo isso na tentativa de resolver a flacidez, celulite, aumento de gordura localizada, o que, sem normalizar os níveis de testosterona, será bem difícil, para não dizer impossível.
» Leia também: Efeito Sanfona: Por que contar calorias não funciona e o que fazer a respeito
Diminuição da libido e dificuldade de alcançar o orgasmo
A perda de libido feminina é multifatorial. Entre os fatores que contribuem para que isso aconteça estão o estresse, acúmulo de funções (profissional, mãe, esposa, dona de casa) e uma vida afetiva ruim.
Porém, nos últimos anos, cientistas estão dando mais atenção aos contraceptivos hormonais e seus efeitos na vida sexual das mulheres.
Um estudo alemão avaliou 1.046 mulheres em idade fértil que tomavam pílula há pelo menos seis meses. Destas, um terço tinha algum tipo de disfunção sexual, que ia desde a perda total da libido, passando pela dificuldade de chegar ao orgasmo e até mesmo dor durante o ato sexual.
E mesmo mulheres que afirmam não ter diminuição da libido, como ter certeza disso se você faz uso dessas pílulas desde que iniciou a vida sexual, ou até antes?
De fato, a quantidade de testosterona livre está intimamente ligada à estimulação da libido, tanto feminina quanto masculina.
Como as pílulas anticoncepcionais comprometem os níveis de testosterona livre, é uma consequência óbvia ter diminuição do desejo sexual.
Mas há uma série de hormônios que influenciam na libido feminina, como: (Fonte: Drº Roberto Franco Amaral)
- DHEA – pré-hormônio da testosterona, que regula o humor e energia;
- Hormônios tireoideanos – comandam todo o metabolismo e são importantes na regulação da libido;
- Hormônio do crescimento e somatomedina C – atuam em conjunto com a testosterona;
- Oxitocina – hormônio do prazer e do orgasmo;
- Progesterona – hormônio “feel good” (bem-estar) – note que a progesterona é diferente de qualquer progestogênio contido nos anticoncepcionais. Tem papel importantíssimo no bem-estar;
- Estradiol – o déficit leva à falta de libido, assim como ocorre na menopausa – o excesso pode suprimir a progesterona, aumentando a chance de TPM;
- Estriol – importante na lubrificação vaginal;
- Prolactina – o excesso, como na amamentação, bloqueia a ação da testosterona e do estradiol/progesterona;
- Melanotrofina – hormônio que dá cor à pele e também está envolvido na libido;
- Dihidrotestosterona – metabólito da testosterona e 4 vezes mais potente que ela;
- Cortisol – gera energia ao longo do dia, ou seja, é importantíssimo ter níveis ideais, nem alto e nem baixo, para se sentir com disposição para o ato sexual;
- Insulina – níveis altos deste hormônio podem aumentar a quantidade de testosterona livre na mulher, portanto, mulheres obesas podem ter libido aumentada por ter mais testosterona livre;
- Neurotransmissores – além dos hormônios, ainda existem neurotransmissores que atuam na libido, como a dopamina (deficiência diminui a libido) e serotonina (excesso atrapalha o orgasmo).
E além da questão hormonal, há outros fatores que influenciam na libido, como o uso de alguns medicamentos, tais como ansiolíticos, antidepressivos, estatinas, anti-hipertensivos, medicamentos para emagrecer, entre outros.
Mas a única que realmente pode avaliar seu desejo sexual é você. Por isso a importância de conhecer o próprio corpo e pensar quais fatores verdadeiramente estão afetando sua libido, já que o desejo sexual vai muito além da testosterona.
» Leia também: Como eliminar os sintomas da TPM sem remédios: O Guia Absolutamente Completo
AVC e Infarto: riscos associados ao uso de anticoncepcionais com hormônios
Uma pesquisa realizada com mais de 1,6 milhão de mulheres concluiu que métodos contraceptivos elevam o risco de uma mulher apresentar um acidente vascular cerebral (AVC) ou um ataque cardíaco.
O estudo foi feito por uma equipe na Universidade de Copenhague, Dinamarca, que investigou durante 15 anos mulheres com idade entre 15 e 49 anos que não possuíam histórico algum de doença cardíaca ou de câncer.
Os pesquisadores chegaram à conclusão de que as mulheres que fizeram uso de anel vaginal tiveram um aumento de 2,5 no risco de sofrer AVC e infarto.
Já o adesivo e a pílula anticoncepcional elevaram as chances em 1,7 vezes. As usuárias de dispositivo intrauterino e de implantes subcutâneos, no entanto, não ficaram mais propensas ao acidente ou ao ataque de coração.
Felizmente, o estudo mostrou que assim que as participantes deixaram de usar um método contraceptivo com hormônios, as chances de um derrame ou de um ataque cardíaco se tornaram semelhantes às das mulheres que nunca haviam usado um anticoncepcional.
Vale um alerta especial às fumantes, já que alguns estudos apontam que o uso de anticoncepcional combinado ao uso do cigarro aumenta em até oito vezes o risco de AVC.
Isto acontece porque o sangue de fumantes é mais propenso a formação de coágulos, por isso não é indicado o uso de anticoncepcionais para essas mulheres.
Pílulas Anticoncepcionais aumentam o risco de Trombose
Usuárias da pílula contraceptiva têm até 4 vezes mais chances de desenvolver trombose venosa profunda quando comparadas à população em geral.
Em mulheres fumantes, acima de 35, esse número aumenta drasticamente: essas têm cerca de 10 vezes mais chance de desenvolver o problema do que as que utilizam esse método e não fumam.
E como isso acontece?
A trombose é gerada pela coagulação do sangue no interior das veias, principalmente nos membros inferiores. Se um dos coágulos entrar na corrente sanguínea e chegar aos pulmões, pode causar embolia pulmonar, na qual o risco é fatal.
A pílula anticoncepcional aumenta os riscos de formação de coágulos e por isso aumenta o risco da trombose. Isso é ainda mais preocupante para mulheres que têm histórico familiar ou predisposição para esses problemas.
Sendo que em 90% dos casos, as mulheres não sabem que têm predisposição genética à trombose.
Além disso, um estudo publicado em 2015 no The British Medical Journal avaliou as chances de tromboembolismo, comparando mulheres que usam anticoncepcionais de segunda e terceira geração.
O resultado apontou que os medicamentos considerados mais modernos aumentam consideravelmente as chances de coágulos e trombose.
Pílulas com gestodeno (como Mirelle, Gynera, Femiane e Tâmisa 20), com drospirenona (Yaz, Elani Ciclo e Yasmin) e acetato de ciproterona (Diane 35) são algumas delas.
O risco quadruplica em relação as pílulas que contém etinilestradiol e levonogestrel.
E mesmo a própria Anvisa alertando que qualquer mulher pode sofrer trombose depois de usar anticoncepcionais hormonais, esses remédios continuam sendo comercializados normalmente no Brasil, sem a necessidade de receita.
Antes que você pense que é algo muito raro de acontecer, vale dizer que, em primeiro lugar, aqui no Brasil as vítimas não se interessam em procurar o poder público, seja por medo ou descrença de que algo será feito.
Mas no Facebook, por exemplo, existe um grupo chamado Vítimas de Anticoncepcionais – Unidas a Favor da Vida, com quase 80 mil mulheres. E centenas delas relatam graves problemas sofridos com o uso da pílula, fora os efeitos que muita gente acha normal.
Em um contexto global, nos últimos anos, os Estados Unidos e a Europa passaram a debater intensamente os riscos dos anticoncepcionais.
A discussão ganhou espaço após surgirem relatos de efeitos adversos graves e de centenas de mortes, principalmente entre consumidoras das pílulas à base de drospirenona (Yaz, Elani Ciclo e Yasmin ), substância sintética que tenta imitar a progesterona.
Com leve ação diurética, ela ajuda na eliminação do sal. Além de evitar a gravidez, o produto, lançado nos Estados Unidos em 2001 e no Brasil em 2003, prometia reduzir a oleosidade da pele, evitar inchaços e atenuar sintomas da tensão pré-menstrual.
De fato, foi um sucesso global, até que se acumularam os relatos dos sérios efeitos colaterais e vieram à tona os processos contra o fabricante.
Até 2014, a Bayer havia pagado US$ 1,7 bilhão para liquidar 8.200 ações de pacientes e familiares na Justiça americana. Mais casos estão pendentes em tribunais estaduais e federais dos Estados Unidos.
Alterações no humor e no sono causadas pelo anticoncepcional
O uso de pílulas anticoncepcionais pode desencadear problemas como dores de cabeça, alterações bruscas de humor, enjôos, mal-estar, ansiedade e até depressão.
Todos esses efeitos constam na bula, inclusive, mas além das letras minúsculas, a linguagem é inacessível a boa parte das pessoas.
Além disso, quando a ingestão de anticoncepcional ocorre à noite, acontece um bloqueio da produção de melatonina, hormônio natural produzido pelo cérebro durante a noite que nos induz ao sono.
Com o bloqueio da sua produção, há uma diminuição da qualidade das fases do sono, diminuição na produção dos hormônios noturnos como o GH (hormônio de crescimento), diminuição da imunidade, maior desgaste celular e físico, entre outros problemas.
Inclusive, estudos recentes provam que a melatonina, além de ajudar a dormir, auxilia no emagrecimento, combate a diabetes, controla a enxaqueca e nos protege contra os danos do mal de Alzheimer.
Portanto, se você optar por continuar usando pílulas anticoncepcionais, diminua os efeitos negativos ingerindo-as pela manhã ou tarde.
Anticoncepcionais são cancerígenos (mas com ressalvas)
Quando se fala sobre o risco de hormônios causarem câncer, poucos são os que mencionam o fato de os anticoncepcionais serem remédios de hormônios com alto potencial carcinogênico.
Contraceptivos orais foram reclassificados pela Organização Mundial de Saúde como potencialmente cancerígenos, estando na mesma classe do Tabaco e Asbesto/Amianto! O relatório oficial está disponível aqui.
Porém, a IARC, Agência Internacional para a Pesquisa sobre o Câncer, responsável pelo estudo, faz uma ressalva: embora aumentem os riscos de câncer no geral, anticoncepcionais servem para proteger contra câncer de ovário e do endométrio, tecido que reveste a cavidade intrauterina.
Síndrome dos Ovários Policísticos e Endometriose: será que pílula anticoncepcional é sua única opção?
Há algum tempo os anticoncepcionais deixaram de ser prescritos apenas para evitar a gravidez e passaram a ser recomendados para problemas como acne, cólicas, irregularidades no ciclo menstrual, além de Síndrome dos Ovários Policísticos (SOP) e Endometriose.
Mas o anticoncepcional não é tratamento ou cura para doença ginecológica, a pílula apenas mascara os sintomas.
Sendo assim, quem não sente os efeitos colaterais do medicamento, percebe um alívio dos sintomas menstruais. Porém, caso pare de usar a pílula, volta a sentir tudo outra vez.
Isso não é tratamento, é controle de sintomas. Mas cabe a você não se acomodar com a pílula e procurar alternativas ao seu problema.
Tenha certeza de que o mais fácil nem sempre é melhor, especialmente em longo prazo, e que a indústria farmacêutica fatura muito dinheiro às custas da nossa saúde e nosso bem-estar.
Veja a seguir o que você pode fazer em cada caso, contando com o auxílio de um profissional capacitado, que se importe mais com seu bem-estar do que com aquilo que é cômodo para ele.
Síndrome dos Ovários Policísticos (SOP)
Em primeiro lugar, vale deixar claro que SOP não pode ser diagnosticada apenas por ultrassonografia. Apresentar cistos nos ovários pode ser algo normal dependendo da fase do ciclo em que você fez o exame.
Para diagnosticar a SOP, o médico precisaria pedir testes sanguíneos e ter em mente que não existe apenas um tipo de SOP, pois inúmeras condições hormonais estão envolvidas no bom funcionamento dos ovários.
Na maioria das mulheres, o principal problema é nutricional.
A síndrome está relacionada com a resistência à insulina, causada por uma alimentação rica em açúcar, além de obesidade, tabagismo, gorduras trans e toxinas ambientais.
Alta insulina e leptina impedem a ovulação e estimulam os ovários a produzir testosterona. Esse é o motivo de mulheres com SOP desenvolverem sintomas secundários como queda de cabelo, acne e infertilidade.
A SOP também está relacionada à carência de iodo, já que os ovários precisam dele para funcionar perfeitamente. E por esse mesmo motivo é comum a associação de SOP com hipotireoidismo.
Em ambos os casos há desequilíbrio hormonal entre progesterona e estrogênio e isso tem sido cada vez mais comum devido à intoxicação ambiental a que estamos expostos.
Nesses casos, algumas causas podem incluir o consumo de derivados de soja, já que a soja é um anti-estrógeno e pode bloquear a ovulação em algumas mulheres; xenoestrógenos presentes em cosméticos, plásticos e até agrotóxicos.
Há ainda a SOP induzida por anticoncepcional ou pós-pílula. Isto acontece quando a supressão da ovulação ocasionada pela pílula se estende por meses ou até por anos depois que a mulher parou de tomá-la.
Durante este período, não é incomum receber o diagnóstico de SOP. Mas o fato é que você pode ter meses nos quais não ovula, sem que isso signifique que você tem a condição permanente de SOP.
Alguns métodos alternativos às pílulas são:
- Dieta de baixo carboidrato para diminuição de insulina;
- Exercícios físicos regulares, já que ajudam a sensibilizar a insulina;
- Eliminação de xenoestrôgenos da rotina, como bisfenol e soja;
- Diminuição ou eliminação de produtos lácteos;
- Uso de progesterona bioidêntica para regular a predominância estrogênica;
- Indol 3 Carbinol e Crisina, pois controlam os níveis de estrógenos;
- Sensibilizadores da insulina como a metformina;
- Bloqueio de DHT com medicamentos alopáticos ou fitoterápicos.
Leia mais sobre a SOP nestes dois ótimos artigos que usei como referência e sempre procure por acompanhamento profissional (e não se contente com profissionais ruins!):
- Anticoncepcional não é tratamento para doenças femininas
- Tratamento para 4 tipos de síndrome de ovário policístico. Trate da causa.
Endometriose
A endometriose é uma doença caracterizada pela presença do endométrio, tecido que reveste o interior do útero, fora da cavidade uterina, isto é, nas trompas, ovários, intestinos e bexiga.
Todos os meses, o endométrio fica mais espesso para que um óvulo fecundado possa se implantar nele. Quando não há gravidez, esse endométrio que aumentou descama e é expelido na menstruação.
Em alguns casos, um pouco desse sangue migra no sentido oposto e cai nos ovários ou na cavidade abdominal, causando a lesão endometriótica.
De acordo com a Associação Brasileira de Endometriose, entre 10% a 15% das mulheres em idade reprodutiva (13 a 45 anos) podem desenvolvê-la e 30% tem chances de ficarem estéreis. Hoje, a doença afeta cerca de seis milhões de brasileiras.
O tratamento padrão visa suspender a menstruação através do uso de pílulas anticoncepcionais e, assim, acredita-se que está tudo resolvido.
Porém, as causas da endometriose incluem:
- Excesso de estrogênio por produção própria;
- Excesso de xenoestrógenos, substâncias que imitam a ação hormonal e, como dito acima, estão presentes no meio ambiente, além de alimentos, cosméticos e etc;
- Destoxificação – processo natural de eliminação de metabólitos – deficiente;
- Deficiência de progesterona;
- Desequilíbrio imune;
- Inflamação.
Sendo assim, alguns tratamentos para essa patologia são (Fonte: Drº Barakat):
- Excluir ou ao menos diminuir a ingestão de alimentos inflamatórios, como trigo, açúcar, etc;
- Apostar em folhas, vegetais e frutas orgânicos, ovos caipiras, peixes marinhos de pequeno porte, castanhas e outras nozes, grão de bico, óleo de coco, azeite de oliva;
- Ingerir bastante água diariamente;
- Remover o máximo de xenoestrógenos possível: aquecer comida/bebida em recipientes plásticos; filtro solar (4-MBC, benzofenonas, OMC, PABA-OD); produtos de higiene/beleza com parabenos;
- Usar progesterona bioidêntica: evita passagem no fígado congestionado;
- Analgésicos/anti-inflamatórios naturais manipulados/chá: Alfa lipoico, pycnogenol, cúrcuma, resveratrol, quercetina, rutina, boswellia, gengibre, alecrim, canela, camomila, hortelã;
- Modular imunidade com terapia específica;
- Cuidar do intestino: fibras, lactobacilos e reguladores, pois a imunidade começa nele;
- Controle do estresse: fitoterapia, regulação do sono (melatonina, 5HTP, teanina, etc), técnicas de relaxamento;
- Usar nutrientes base para imunidade, regulação hormonal, controle de cólicas e humor: Vitamina B6 (+B1+B2+B3+B5), Selênio, Zinco, Magnésio, Cálcio, Ômega 3, Vitamina A, C, D2, E, Ferro;
- Controle do peso: a gordura causa alta produção de estrógenos;
- Prática de atividade física regularmente. Sugestão: Exercício de Kegel alivia sintomas de bexiga e Postura do gato (yoga) alivia cólicas
Ou seja, se você deseja curar a doença, é preciso, sobretudo, adotar um estilo de vida saudável. O uso de anticoncepcionais apenas alivia os sintomas. Para ajudar neste processo, recomendo a leitura deste artigo sobre os 5 mitos que impedem você de emagrecer com saúde.
Analise a sua própria realidade e busque caminhos de cura, caminhos de saúde que tornem você livre, e não escrava de qualquer tipo de medicação.
» Leia também: Hábitos Saudáveis: 14 maneiras descomplicadas de elevar sua qualidade de vida [Parte I]
Alternativas à pílula anticoncepcional
Bom, antes de qualquer coisa vale deixar claro que nenhum método contraceptivo é 100% eficaz, portanto, NENHUM MÉTODO CONTRACEPTIVO É INFALÍVEL!
Em letras maiúsculas, porque mesmo sabendo que todo contraceptivo pode falhar, as pessoas cismam em dizer que “fica grávida quem quer”.
Qualquer mulher que transe pode engravidar. O problema, na verdade, é que muita gente não quer que eu, você ou qualquer outra mulher transe. #fikdik
Mas vamos transar protegidas, certo?
Bom, se o problema em tomar pílulas anticoncepcionais são os efeitos provocados pela exposição contínua a hormônios, outros métodos com esse sistema também devem ser evitados.
Sendo assim, injeções, adesivos, implantes, anéis e dispositivos intrauterinos hormonais não são as melhores opções. Isso, claro, de forma geral, pois cada caso é um caso.
Mas acredito que, se você leu e entendeu o artigo, vai preferir optar por métodos sem hormônios. E sem hormônios é diferente de ter pouco ou menos hormônio.
Essa ideia de que os anticoncepcionais atuais têm menos hormônios e por isso são menos prejudiciais não está totalmente errada. De fato, eles têm menos hormônios se comparados aos anticoncepcionais de décadas passadas.
Mas imagine tomar um pouco de hormônios diariamente, às vezes por meses, anos ou até por décadas.
Tenha certeza que em algum momento o seu corpo vai cobrar o preço por isso. Vamos ver o que você pode usar para se proteger de uma gravidez indesejável.
Camisinha:
A camisinha é o método mais popular de contracepção, já que previne também a contaminação de doenças sexualmente transmissíveis.
É um dos métodos contraceptivos mais eficientes, pois apresenta uma taxa de 90 a 95% de eficácia na prevenção da transmissão de DST’s e gravidez.
Deve ser utilizada em todas as relações sexuais. É acessível a todas as pessoas e não há contraindicação.
A mais comum é a camisinha masculina, mas também existe a camisinha feminina. E, por favor, não conte que seu parceiro sempre estará com uma.
Previna-se! Ande sempre com uma camisinha na bolsa e exija que seu parceiro use. Se ele achar que é falta de confiança da sua parte, dispense o parceiro. 😉
Diafragma:
O diafragma é um anel flexível envolvido por uma borracha fina, que impede a entrada dos espermatozoides no útero.
Para que ele funcione corretamente, a mulher deve colocá-lo dentro da vagina cerca de 15 a 30 minutos antes da relação, e retirá-lo 12 horas após o ato sexual.
Por se tratar de um procedimento de barreira e não hormonal, não possui efeitos colaterais e ainda apresenta uma grande vantagem: a redução do risco de câncer de colo do útero.
A chance de falha desse método contraceptivo é 10%, por isso recomenda-se o uso conjunto com o espermicida para proporcionar uma maior eficácia.
Para começar a usar o diafragma como método contraceptivo, a mulher precisa consultar seu ou sua ginecologista para saber o tamanho que melhor se adapta à vagina.
Vale dizer que, ao contrário da camisinha, o diafragma não é descartável, podendo ser utilizado por até 3 anos. Mas se a mulher engravidar ou ganhar peso, o diafragma deverá ser trocado.
O cuidado com o anel é essencial para o seu funcionamento preventivo. Por isso, após a última relação sexual, deve ser retirado, higienizado com água e armazenado corretamente. Esse método não pode ser utilizado durante o período do fluxo menstrual.
Contraindicação: Mulheres virgens, com alergia a látex ou que tenham problema no colo do útero não podem usar o diafragma.
Como o diafragma deve ser utilizado:
- Primeiramente, urinar e higienizar as mãos;
- Colocar um pouco de creme espermicida dentro do diafragma;
- Dobrar o diafragma e introduzi-lo em direção ao fundo da vagina;
- Ajustar a borda do diafragma no osso pubiano com o dedo indicador.
Capuz Cervical
Capuz cervical é um método de contracepção do tipo barreira. Ele se encaixa no cérvix e bloqueia a entrada do esperma no trato reprodutor feminino.
O capuz cervical parece um copinho e pode ser feito de látex ou silicone. Seu tamanho comparado ao diafragma é menor.
Lavável e reutilizável, dura de 1 a 2 anos. Pode ser usado junto com espermicida (colocado dentro do capuz cervical antes de inserir na vagina, e diretamente na vagina após a inserção do capuz cervical).
Pode ser colocado algumas horas antes da relação e deve permanecer na vagina por algumas horas depois da relação, antes de ser retirado.
Você pode conhecer todas as opções de contracepção existentes nesse site aqui, e saber, inclusive, a taxa de falha de cada uma delas, além de métodos muito interessantes baseados na percepção da fertilidade.
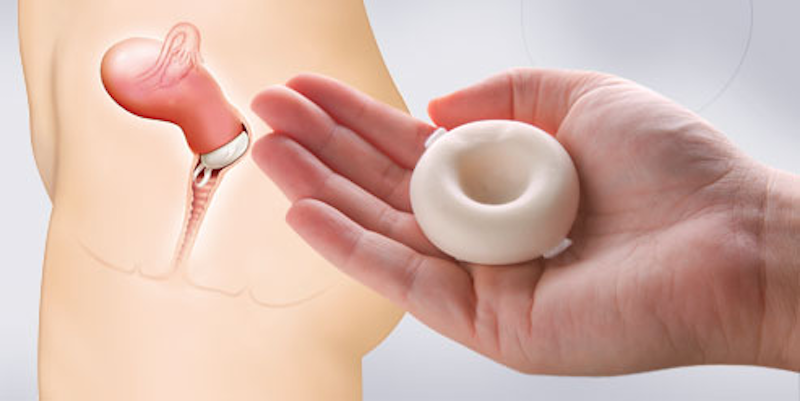
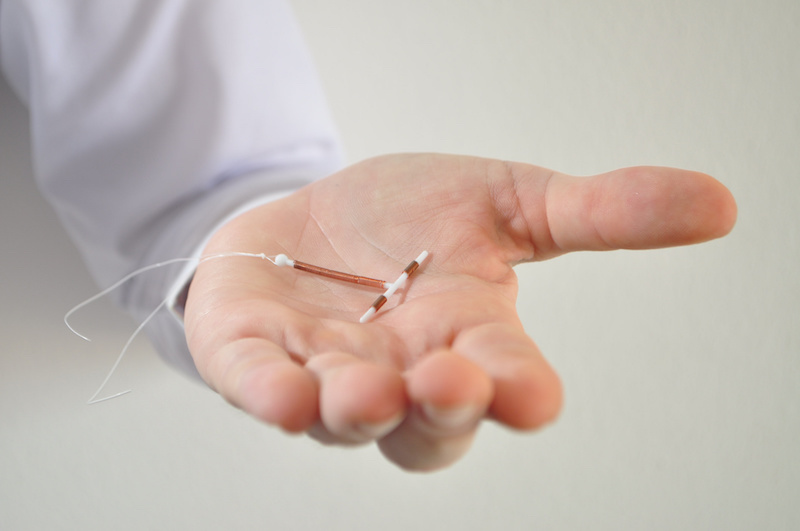
A seguir vou falar do método que eu uso, o DIU (dispositivo intrauterino) de cobre e por que optei por ele.
Meu depoimento sobre DIU de cobre e por que decidi usá-lo
Eu comecei a usar pílulas anticoncepcionais aos 18 anos e fiz uso delas por 4 anos seguidos. Sinceramente, nunca tive problemas visíveis com o uso da pílula, então nunca sequer questionei o uso delas.
Eu só comecei a me atentar para esse fato depois de começar a me consultar com um nutricionista esportivo e ele perguntar sobre minhas taxas hormonais, especialmente a testosterona.
Eu não tinha ideia até fazer os exames laboratoriais e descobrir que, mesmo com 22 anos, no auge da juventude, meus níveis de testosterona estavam bem abaixo do normal.
E, como eu falei durante o artigo, isso influencia no ganho de massa muscular, na retenção de líquido, entre outras coisas que, mesmo treinando sério, eu não conseguia resolver completamente.
A partir daí parei de usar a pílula e passei a usar apenas camisinha como método contraceptivo.
Mas é óbvio que isso não me deixava completamente segura, até porque nenhum método contraceptivo é 100% eficaz.
Foram longos 7 meses tentando colocar o DIU de cobre, mas hoje posso dizer que valeu muito a pena.
Ah, não confunda DIU de cobre com DIU Hormonal (ou SIU – Sistema Intrauterino).
Ambos impedem a penetração e passagem dos espermatozoides, não permitindo seu encontro com o óvulo. A grande diferença é que o DIU é feito de cobre, um metal, e não possui nenhum tipo de hormônio, enquanto o SIU libera um hormônio dentro do útero.
Além disso, o DIU de cobre dura até 10 anos, enquanto o SIU dura até 5.
Claro que diante dessa vantagem evidente, teria que haver uma série de desvantagens. Pois bem… Demorei alguns meses para encontrar uma médica que aceitasse colocá-lo em mim mesmo que eu não tenha filhos.
Explico: o DIU funciona e deixa de funcionar assim que você o coloca ou tira, respectivamente. Mas como qualquer corpo estranho no seu organismo, pode aumentar a chance de uma infecção no cólo do útero.
Uma infecção, se não tratada, poderia dificultar uma futura gravidez (caso eu quisesse). Mas veja bem, nada disso me impede de ter filhos.
A chance de ter uma infecção é pequena e, mesmo que tivesse, ela não me impediria de engravidar, poderia apenas dificultar o processo (como acontece com o uso de diversos anticoncepcionais via oral).
Mas OK, entendo que o DIU não é muito divulgado porque a indústria farmacêutica deixaria de faturar alguns milhões, já que o DIU, apesar de custar “caro” (paguei 140 reais), dura 10 anos, como falei acima.
Parece que hoje em dia, escolher o contraceptivo que você julga mais adequado para você ainda não é uma opção, haja vista a falta de informação sobre o assunto, e até o número reduzido de médicos que realizam o procedimento de colocação do DIU (e que realizam de forma correta!).
Mesmo depois de encontrar uma profissional (muito cuidadosa, diga-se de passagem), ela ainda tentou me convencer de todas as maneiras a usar outras formas de contracepção.
Mas nenhuma atende minhas necessidades, já que não quero entupir meu corpo de hormônios sintéticos, mesmo que em pequenas doses mensais.
Não quero bloquear a produção natural de hormônios do meu corpo, baixar os níveis de testosterona (que já não são lá essas coisas nas mulheres) e consequentemente dificultar o ganho de massa magra, entre outras muitas coisas que pouco se fala sobre anticoncepcionais…
Depois de muita luta e alguns exames, eis que chega o dia de colocar o DIU. E a surpresa: a Unimed não me permitiu fazer o procedimento.
Eu teria que ir pessoalmente até a rede deles, assinar um termo, eles teriam que aprovar e, depois de alguns dias, se eles permitissem, eu colocaria o DIU.
Optei por pagar pelo procedimento, que custou, ao todo, 740 reais (140 do DIU + mão de obra). Lembrando que não paguei pela consulta, mas apenas pela colocação do dispositivo.
Porém, se você tiver plano, ele é obrigado a cobrir o procedimento ou te reembolsar, segundo Resolução Normativa nº 167 da ANS.
Para não pagar ou pedir reembolso, eu teria que esperar, no mínimo, mais um mês, já que o DIU tem um período ideal para ser inserido, que é quando você está menstruada ou logo após a menstruação (momento em que o colo do útero está mais dilatado).
Na época, eu havia acabado de “casar” (morar junto) e preferi pagar, pois uma gravidez indesejada me sairia muito mais caro.
Sobre o procedimento em si:
Sempre ouvi falar que o procedimento para colocar o DIU é doloroso. Claro que a intensidade da dor varia de mulher para mulher, mas pra mim foi bem incômodo.
A dor é como a de uma cólica bem forte, mas a boa notícia é que acaba rápido. Se você acha que não vai aguentar a dor de jeito nenhum, procure um profissional que use anestesia.
Mas é claro que, mesmo com anestesia local, não é confortável ter objetos adentrando seu cólo do útero.
E detalhe: eu assisti a tudo isso, pois um bom médico fará uma histeroscopia (endoscopia do cólo do útero) antes de colocar o DIU.
Horas depois de colocar eu ainda senti um leve incômodo e um pouco de cólica, mas logo no mesmo dia, à noite, já estava bem e até fui treinar normalmente.
Na primeira semana tive um pouco de sangramento, mas isso é normal.
Depois de colocar o DIU:
Muitas pessoas me disseram que eu iria me arrepender de colocar o DIU. Primeiro porque doeria muito pra colocar. Doeu, mas, sinceramente, foi bem menos pior do que falam por aí.
Segundo, porque depois de colocar o dispositivo, eu sentiria cólicas terríveis. E não, eu não senti.
Mais uma vez: varia de mulher para mulher. Eu nunca tive muitos problemas com cólica, sentia muito raramente e nada demais.
Na primeira menstruação após o DIU, eu senti uma cólica um pouco mais forte que o normal (pra mim) no dia que fiquei menstruada.
E nos dois meses seguintes, senti uma cólica leve, também no primeiro dia da menstruação, mas que, no terceiro mês, foi ainda mais leve que no segundo.
Acredito que, com o tempo, não vou sentir mais nada. Alguns médicos dizem que essa dor pode durar de 3 a 6 meses, outros dizem que pode durar para sempre dependendo da mulher. Como saber? Só colocando e não vivendo a experiência dos outros.
Por último, me diziam que meu fluxo iria aumentar. Também não aumentou. Continuo menstruando o mesmo número de dias e fluxo normal.
Cuidados
Um mês depois de colocar o DIU fiz ultrassonografia para conferir se estava tudo certo. É essencial fazer isso, pois existe uma pequena chance do seu corpo rejeitar o DIU e então ele ficar na posição errada (e não proteger você!)
Além disso, a partir de agora terei que me consultar com minha ginecologista de 6 em 6 meses e não uma vez por ano como fazia antigamente.
Em compensação, não tenho que me preocupar com horário de tomar pílula e se ninguém falar nada, eu até esqueço que tenho DIU. Não sinto absolutamente nada, nem fazendo sexo. (pergunta bem comum)
O meu modelo é TCu 380A, da CEPEÓ Contraceptivos.
Essa foi uma das decisões mais sábias da minha vida. Aconselho todas as minhas amigas e agora estou aconselhando você.
Mas, por favor, procure por um médico competente, tanto para saber se é o melhor método para você, tanto para o caso de optar por colocar.
Concluindo…
É inegável que, desde que foram inventadas na década de 1960, as pílulas anticoncepcionais garantiram a nós mulheres maior liberdade sexual.
O controle sobre quando e como ter filhos é uma conquista que permitiu às mulheres assumirem novos papéis na sociedade.
Mas isso não significa que nós tenhamos que arriscar a vida por desconhecer os riscos das diferentes formas de contracepção.
Os prós e contras de cada método precisam ser conhecidos para que a escolha seja consciente e segura.
O Drº Barakat fez uma reflexão muito interessante sobre esse tema e eu convido você a refletir também:
“As mulheres até hoje lutam por sua liberdade e igualdade entre os gêneros (e estão certíssimas nesta busca, inclusive), mas entregam tal liberdade e pior, sua saúde, para o anticoncepcional.
Sim, se tornam escravas deste medicamento e muitas vezes, apenas para agradar seus parceiros que preferem ter relações sem preservativos.
Primeiro, o preservativo é fundamental, não só pela questão de evitar a gravidez, mas principalmente para evitar as doenças sexualmente transmissíveis.
Segundo, como você mulher diz se respeitar e lutar pelo seu espaço se deixa sua saúde comprometida apenas para agradar seu namorado?
Pergunte a qualquer homem se ele está disposto a tomar um medicamento que diminua sua testosterona só para agradar sua parceira? E por que com as mulheres deve ser diferente?
Além disso, eu também vejo muito comodismo de muitos médicos, pois enxergam o anticoncepcional como a forma mais fácil de tratamento, o que é o mesmo do que tampar o sol com a peneira, já que ele não trata nada, só camufla sintomas e problemas que, com certeza, serão desenvolvidos no futuro.”
Portanto, procure um ginecologista que ajude você a escolher a melhor opção para o seu caso.
Mas não se esqueça: o bom profissional deve orientar, e não escolher por você aquilo que é melhor e mais cômodo para ele. Por essas e outras fiz questão de criar minha lista com minhas referências na área da saúde e compartilhar com você.
Agora você tem informação para debater e não aceitar tudo que falam a você como palavra final.
E minha última dica é: não pare de pesquisar, não pare de se informar, e nunca deixe de duvidar.
Não existe verdade absoluta, mas você deve ter intimidade o suficiente com seu corpo para saber o que realmente te faz bem ou mal.
Espero que tenha gostado do artigo e que ele possa te ajudar a (re)tomar o controle do seu corpo e, consequentemente, da sua vida.
Ficou com alguma dúvida ou gostaria de compartilhar sua experiência?
Deixe um comentário logo abaixo.
E para receber artigos como esse direto na sua caixa de entrada, cadastre seu melhor email logo abaixo. É grátis!
Cadastre seu melhor email e receba gratuitamente as atualizações do Guia da Boa Forma!
Fontes:
- http://press.endocrine.org/doi/abs/10.1210/jcem.85.12.7009?sid=5854c16d-8f99-46b9-aaa0-3c65ab043c04&
- http://www.sciencedirect.com/science/article/pii/S1043276000003337
- http://www.ncbi.nlm.nih.gov/pubmed/16800391
- http://www.drvictorsorrentino.com.br/mais-um-problema-das-pilulas-anticoncepcionais-varias-geracoes-de-mulheres-que-nunca-saberao-como-sao-suas-verdadeiras-libidos/
- http://www.robertofrancodoamaral.com.br/blog/hormonios/testosterona-na-mulher/
- https://medicinafuncional.wordpress.com/2014/08/20/anticoncepcional-nao-e-tratamento-para-doencas-femininas/
- http://www.dicasdetreino.com.br/maleficios-da-pilula-anticoncepcional/
- http://www.bmj.com/content/350/bmj.h2135
- http://www.nejm.org/doi/full/10.1056/NEJMoa1111840
- http://www.istoe.com.br/reportagens/317231_O+SUPER+HORMONIO
- http://monographs.iarc.fr/ENG/Monographs/vol91/mono91.pdf
- http://www.ladoocultodalua.com/2015/06/26/contraceptivos-e-taxas-de-falha/
- http://drbarakat.com.br/endometriose-o-que-e/
- http://drbarakat.com.br/os-perigos-do-anticoncepcional/
- http://www.gineco.com.br/saude-feminina/metodos-contraceptivos/
- http://www.hypeness.com.br/2015/04/pilula-anticoncepcional-os-grandes-perigos-escondidos/